EN RÉSUMÉ
- Il y a presque toujours une explication psychologique à l’insomnie et le psychologue est le professionnel le mieux placé pour vous conseiller.
- L’intervention psychologique par thérapie cognitivo-comportementale est démontrée comme étant nettement plus efficace que la médication. Les méthodes de relaxation, de respiration ou de méditation dirigée peuvent aussi aider.
- L’alcool diminue la qualité du sommeil et aggrave les symptômes de l’insomnie. De même, l’automédication est fortement déconseillée.
- L’utilisation des écrans 2h ou moins avant le coucher ou pendant la nuit contribue à une mauvaise hygiène de sommeil.
- Pour compenser la fatigue liée à l’insomnie, certains vont décider de se lever plus tard ou faire des siestes prolongées durant la journée. Cependant, au lieu d’aider, ces adaptations vont plutôt entretenir l’insomnie et l’aggraver.
- Plusieurs problèmes de santé comme l’apnée du sommeil, le syndrome des jambes sans repos ou le reflux gastro-oesophagien par exemple, peuvent contribuer à l’insomnie. Une évaluation par le médecin est nécessaire et un agenda du sommeil, rempli par le patient, peut aider à trouver les causes.
- L’insomnie peut mener à la dépression et à l’anxiété (et vice-versa). Elle est aussi liée à un risque augmenté de maladie cardiaque, de diabète, d’accident de travail ou de la route. Il ne faut pas prendre ce problème à la légère.
Un livre de référence sur lequel se base entre autre cet article, et que vous pouvez vous procurer en librairie, est celui du Pr. Charles M. Morin, psychologue, professeur et chercheur à l’Université Laval à Québec : « Vaincre les ennemis du sommeil ». Un livre de 288 pages qui traite de tous les aspects du sommeil.
Voici également un podcast intéressant à écouter : Aide au Sommeil | Julie Carrier Ph.D. & Mélanie Vendette Ph.D.
1-Définition de l’insomnie
L’insomnie est une plainte très fréquente. Près d’un tiers de la population souffre d’insomnie et de 6 à 13% ont de l’insomnie chronique (Morin et al., Can J Psychiatry, 2011).
Chacun d’entre nous y sera probablement confronté à un moment ou à un autre dans notre vie.
Comme nous le verrons, c’est un problème chronique qui a des répercussions significatives sur la santé mentale et physique d’une personne.
L’insomnie réfère à un trouble du sommeil, caractérisé par de la difficulté à s’endormir, des réveils nocturnes ou encore par des réveils très tôt le matin sans être capable de se rendormir.
Bien dormir est important, puisque cela nous permet de récupérer de notre journée. Pour fonctionner le lendemain, nous avons besoin d’un certain nombre d’heures de sommeil. Aussi, pour être efficace, le sommeil doit être peu fragmenté par des éveils et, au fil de la semaine, y compris la fin de semaine, il doit être le plus régulier possible (cycles éveil-sommeil stables).
Un bon sommeil:
- C’est un booster pour le système immunitaire
- Aide à combattre les troubles de l’humeur
- Stimule et consolide les apprentissages
- Favorise la mémorisation (il renforce donc la mémoire à court et long terme)
Le tableau suivant présente la durée de sommeil recommandée selon l’âge:
| ÂGE | HEURES DE SOMMEIL RECOMMANDÉES |
| 4-12 mois | 12-16hrs |
| 1-2 ans | 11-14hrs |
| 3-5 ans | 10-13hrs |
| 6-12 ans | 9-12hrs |
| 13-18 ans | 8-10hrs |
| 18-25 ans | 7-9hrs |
| 26-64 ans | 7-9hrs |
| 64+ ans | 7-8hrs |
À noter que les adolescents qui se lèvent tard ne constitue pas un caprice mais plutôt un besoin réel de sommeil. Le problème est physiologique et lié à un délai de phase de leur sommeil. Accumulant un déficit en sommeil durant la semaine, plusieurs adolescents récupèrent la fin de semaine. Pour plus d’information, écoutez le podcast cité au début de cet article.
Les différentes formes d’insomnie:
1. Insomnie initiale
Cela signifie que vous avez de la difficulté à vous endormir. Par exemple, vous passez des heures dans votre lit, dans l’espoir que le sommeil arrive. Les idées défilent dans votre tête
et vos techniques pour vous en débarrasser ne fonctionnent pas. Vous recherchez en vain une position confortable et vous comptez les heures restantes avant de devoir vous lever.
2. Insomnie de maintien
Dans ce type d’insomnie, le problème n’est pas l’endormissement mais les réveils pendant la nuit. Votre sommeil est fragmenté. Vous pourriez également éprouver de la difficulté à vous rendormir par la suite malgré votre motivation (en général, les réveils durent plus de 30 minutes).
3. Insomnie terminale
Dans ce dernier type d’insomnie, vous vous réveillez tôt le matin ou après seulement quelques heures de sommeil, sans être capable de vous rendormir. C’est la forme d’insomnie la plus fréquente chez les personnes âgées.
TYPES D’INSOMNIE
AIGU
L’insomnie dite “aiguë” ou passagère ne dure généralement que quelques jours et elle fait souvent suite à un déclencheur identifiable, comme une période de stress ou une maladie aiguë. Donc, une fois l’élément en cause retiré, l’insomnie tend à se résoudre spontanément. Cependant, elle peut évoluer selon un mécanisme de <strong>cercle vicieux </strong>en une insomnie chronique.
CHRONIQUE
L’insomnie devient chronique lorsque la difficulté à s’endormir, à rester endormi ou le réveil matinal se prolonge au-delà de plusieurs semaines. La définition veut que ces périodes de troubles du sommeil se répètent au moins 3 nuits par semaine pendant une durée minimale de 3 mois.
IMPACTS
Au même titre que boire et manger, dormir est une fonction physiologique essentielle.
L’insomnie, surtout si elle devient chronique, peut entraîner de nombreuses conséquences néfastes sur la santé psychologique et physique d’une personne.
L’insomnie augmente ou aggrave les troubles de santé mentale comme la dépression et l’anxiété et les problèmes de santé physique comme l’hypertension artérielle.
De plus, il est connu que les troubles reliés au sommeil diminuent la performance au travail, augmentent l’absentéisme et engendrent des coûts économiques considérables avec une augmentation de l’utilisation des services de santé.
Saviez vous que si vous souffrez d’insomnie, vous augmentez votre risque :
- de faire de l’anxiété, de 2 fois
- de souffrir d’une dépression, de 4 fois
- d’ abuser de l’usage d’une substance, de 7 fois
- de développer de l’hypertension artérielle , de 4 fois
- de développer du diabète, de 3 fois
- de faire un infarctus, de 20 fois
- d’être impliquées dans un accident de la route, de 3 fois
- de devoir vous absenter de votre travail, de 3 fois
2-Les causes de l’insomnie
Il existe des facteurs de risques qui sont intrinsèques et qui peuvent prédisposer à l’insomnie. Par exemple : être une femme, être une personne de nature anxieuse ou ayant des tendances perfectionnistes ou encore avoir un membre de notre famille souffrant d’un touble du sommeil. Le simple effet du vieillissement constitue un facteur de risque considérable puisque des changements au niveau du cerveau modifient naturellement l’architecture du sommeil.
Causes environnementales
Avoir de mauvaises habitudes de sommeil peut occasionner de l’insomnie. Un environnement bruyant, lumineux, chaud, dormir sur un lit ou avec un oreiller mal adapté ou encore un partenaire qui a la bougeotte sont des facteurs associés à l’insomnie.
Hygiène et consommation
La caféine en fin de journée ou encore la nicotine contenue dans les cigarettes ou les vapoteuses sont reconnues comme des molécules stimulantes pour le cerveau et nuisent à l’endormissement en plus de perturber les stades profonds du sommeil.
Bien que l’on reconnaisse que l’alcool facilite l’endormissement et le sommeil en début de nuit, il induit une perturbation importante lors de la seconde partie de la nuit et peut induire une insomnie de maintien ou terminale. En effet, s’il est vrai que l’alcool peut aider à s’endormir, il provoque un sommeil de mauvaise qualité, non réparateur, avec des éveils fréquents ou en fin de nuit, en plus de favoriser ou entretenir des symptômes anxio-dépressifs.
Le cannabis a aussi des effets variables sur l’architecture du sommeil selon les individus.
Faire des siestes durant le jour ou encore avoir un horaire de sommeil varié la semaine et la fin de semaine sont d’autres causes de l’insomnie.
L’exercice physique vigoureux peu de temps avant l’heure du coucher peut également avoir un effet stimulant chez certaines personnes.
Causes psychologiques
Les troubles de santé mentale sont définitivement des causes de l’insomnie.
L’insomnie est un symptôme bien connu de la dépression et de nombreux troubles du spectre de l’anxiété. Même sans aucun trouble de santé mentale reconnu, le stress, les soucis et les irritants de la vie de tous les jours peuvent conduire à des ruminations excessives et donc de la difficulté à s’endormir.
Causes médicales ou médicamenteuse
Il existe de multiples causes dite « organique » de l’insomnie que votre médecin connaît et cherchera à éliminer. Il peut s’agir de maladies pulmonaires (comme l’apnée du sommeil, un asthme mal contrôlé), des rhinites ou des allergies, de maladies cardiaques, de problèmes digestifs (reflux gastro-oesophagien), d’un trouble de la glande thyroïde ou autre trouble hormonal, de diabète, de douleur chronique, de troubles neurologiques ou des mouvement périodiques des jambes (syndrome des jambes sans repos), et bien d’autres. Plusieurs personnes se plaignent aussi d’un sommeil perturbé à la suite d’un AVC et les études tendent à démontrer que l’apnée du sommeil semble plus importante et pourrait être en cause chez cette population (article récent publié dans le journal “Canadian Medical Association Journal” )
Pour les personnes aux prises avec de l’acouphène, ce problème peut être particulièrement souffrant. Il est important d’en discuter avec votre médecin ou votre spécialiste en ORL car des solutions existent pour en limiter l’impact. L’utilisation de techniques pour masquer le bruit peut être utile (ventilateur près du lit, bruits blancs, etc.), et des appareils auditifs peuvent être utilisés s’il y a une baisse de l’audition concomitante. Votre audiologiste peut vous aider à trouver des solutions. Des psychologues peuvent aussi vous accompagner avec de la thérapie cognitivo-comportementale et du biofeedback. Dans les cas plus sévères, l’institut Raymond-Dewar à Montréal peut vous aider. (Pour plus de détails: https://acouphenesquebec.org/ )
Par ailleurs, de nombreux médicaments que vous prenez pour une condition médicale ou même des médicaments qui vous ont été prescrits spécifiquement pour contrer le trouble du sommeil peuvent être à l’origine de l’insomnie.
Il faut comprendre que des difficultés de sommeil ponctuelles, précipitées par un événement, une situation précise comme une douleur ou un changement important dans notre vie peuvent se transformer en une inquiétude excessive, de l’insomnie, un lendemain difficile avec de la fatigue et une performance médiocre. S’ensuit du stress et l’élaboration de stratégies infructueuses pour trouver le surlendemain le sommeil, perpétuant l’insomnie qui deviendra chronique. C’est ce qu’on appelle le cercle vicieux du sommeil illustré ci-dessous.
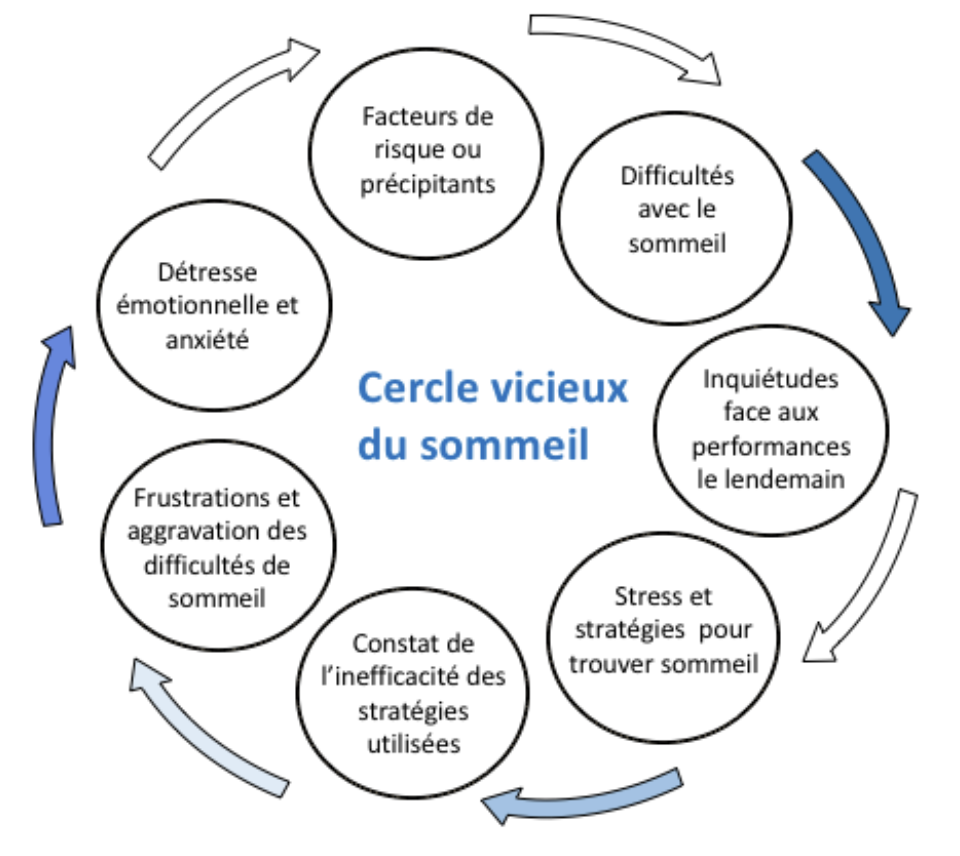
Tiré et adapté de “Vaincre les Ennemis du Sommeil” par Charles M. Morin.
4- Comment évaluer mon sommeil
L’évaluation du sommeil est un processus qui peut prendre plusieurs rencontres avec votre médecin ou d’autres professionnels et nécessite des examens approfondis.
Initialement, le médecin de famille prendra le temps de vous rencontrer, de connaître votre état de santé global et vous posera de nombreuses questions sur votre sommeil, vos symptômes et votre situation personnelle.
Selon son évaluation initiale, il pourrait vous inviter à remplir un agenda du sommeil.
Exemple Agenda de Sommeil
| Lundi | Mardi | Mercredi | Jeudi | Vendredi | Samedi | Dimanche | |
| Hier j’ai fait une sieste entre — et — | |||||||
| Je me suis couché à —(Heure à laquelle vous êtes aller au lit) | |||||||
| Après avoir éteint les lumières, je me suis endormi en — minutes | |||||||
| Mon sommeil a été interrompu — fois | |||||||
| Au total, mon sommeil a été interrompu — minutes(totale de tous vos réveils) | |||||||
| Cette nuit, je me suis levé — fois.(combien de fois avez-vous quitter le lit) | |||||||
| Ce matin, mon dernier réveil a été à —(l’heure du dernier réveil sans vous rendormir) | |||||||
| Ce matin, j’ai quitté mon lit à — | |||||||
| La qualité de mon sommeil de la nuit dernière a été –(1 à 5: 1 = très mauvaise et 5 = très bonne) | |||||||
| Au lever ce matin, je me sentais:1=épuisé; 2=fatigué; 3=moyennement reposé; 4=plutôt reposé; 5=reposé | |||||||
| Hier, j’ai pris — pour dormir(ex : médicaments, alcool, drogue ou produit naturel) |
Reprise de Agenda du sommeil (umontreal.ca).
Vous pouvez télécharger l’agenda ici afin d’arriver préparé à votre rendez-vous. Ceci pourrait considérablement aider à identifier la ou les causes de votre insomnie et à calculer l’efficacité de votre sommeil.
À la suite de votre rendez-vous avec votre médecin, vous pourriez également vous attendre à rencontrer d’autres spécialistes ou intervenants, le cas échéant. Il pourrait s’agir d’un psychologue, un neuropsychologue, d’un neurologue, d’un pneumologue, d’un gastro-entérologue, d’un cardiologue, ou bien d’autres…
D’autres examens ou une évaluation dans une clinique du sommeil pourraient vous être suggérés pour parvenir au diagnostic. Dans ces cliniques spécialisées, le sommeil peut être mesuré avec un appareil appelé polysomnographie, qui mesure les signaux de votre cerveau, les mouvements de vos yeux ainsi que votre tonus musculaire. Dans certains cas, on pourrait aussi vous proposer de réaliser à la maison un examen nommé polygraphie du sommeil ambulatoire qui permettra d’enregistrer la respiration au cours de votre sommeil.
5-Les traitements
Plusieurs bonnes ressources existent sur internet afin de vous aider à trouver le sommeil. Certains trucs fonctionnent pour certains, et d’autres devront utiliser des stratégies différentes. L’approche en sommeil doit être personnalisée, mais plusieurs grands concepts s’appliquent à tous.
Dans cette section vous trouverez les grandes lignes qui vous aideront à régler votre problème d’insomnie et surtout, vous donneront les outils nécessaires pour aller plus loin dans votre approche si les conseils de base ne suffisent pas.
Voici quelques trucs et astuces…
La lumière bleu
Vous avez peut-être déjà entendu parler de l’effet de la lumière bleu sur vos yeux ou sur votre sommeil. La lumière bleue, c’est une couleur faisant partie du spectre de la lumière visible que l’œil humain peut percevoir. Le soleil en est la source principale. Ses principaux rôles sont de réguler nos cycles d’éveil et de sommeil et d’optimiser notre capacité de concentration, d’attention et même de participer à moduler notre humeur. Cependant, une partie de cette lumière pourrait endommager les yeux et augmenter la fatigue oculaire et précipiter le vieillissement de l’œil et même l’apparition de certaines maladies comme les cataractes et la dégénérescence maculaire. Dans notre quotidien, les sources artificielles de lumière bleue se retrouvent en grand nombre. Que ce soit nos éclairages fluorescents ou à DEL dans nos maisons, ou encore nos écrans d’ordinateurs de téléphones, de tablettes, il a été récemment démontré que la lumière bleue est néfaste pour le sommeil. En effet, elle nuit à la production de mélatonine, qui est l’hormone du sommeil sécrétée par une glande dans le cerveau ayant pour rôle de rythmer nos cycles jour/nuit. Ainsi, regarder un écran en soirée nuit à l’endormissement et rend votre lever plus difficile le lendemain (information tirée de l’Association des Optométristes du Québec)
Voici quelques conseils pour limiter les effets de la lumière bleue sur votre santé oculaire et votre sommeil.
Téléchargez l’affiche ici (informations tirées de pausetonecran.com). Aussi, visitez notre article sur les écrans pour compléter votre lecture.
La lumière bleue est donc à proscrire, mais il ne faut pas oublier qu’avant l’heure du coucher, toute lumière devrait être limitée au maximum. La lumière blanche contient elle aussi de la lumière bleue. Il est donc suggéré de tamiser la lumière ambiante dans la maison avant de se coucher.
Autre astuce- Quoi faire si je ne m’endors pas ?
Si le sommeil ne vient pas après 20 minutes passé au lit :
- Se lever, changer de pièce et retourner vous coucher si le besoin de sommeil se fait sentir
- Trouver votre activité ennuyeuse, non stimulante et qui est non productive : par exemple, faire un mandala (sauf si vous adorez colorier), écrire des mots, lire un livre qu’on n’aurait jamais lu, lire le bottin téléphonique, ou même lire un livre en commençant par la fin, faire une liste de tout ce qu’on a à faire (peut aider à se « vider la tête » avant le coucher en prime), inventer des histoires qui nous font rêver ou ennuyeuse, lacer un soulier à répétition, etc.. Mais évitez les écrans et le fil d’actualité de votre téléphone cellulaire.
- N’oubliez pas de mettre votre téléphone en mode nuit pour désactiver vos notifications durant la nuit pour éviter que cela ne vous réveille. Si vous en êtes incapable, éviter de l’avoir près du lit.
- Ne pas vérifier l’heure constamment
La médication et la gestion du stress
Diverses stratégies s’offrent à vous pour vous aider à gérer votre stress.
Que ce soit des méthodes de relaxation, la respiration profonde, l’hypnose ou la méditation en pleine conscience, elles ont toutes pour but de diminuer votre réponse excessive au stress.
Pour être efficaces, ces méthodes doivent être pratiquées régulièrement.
Voici quelques ressources pour vous aider à appliquer ses méthodes
https://www.meditationsante.net
https://www.youtube.com/playlist?list=PLan1ZsDKfcoaa5tZJ1ksajitiCcc87Edq
https://centreaxis.ca/produit/gestion-du-stress-et-du-sommeil
https://tccmontreal.com/grand-public-insomnie/
Livres
3 minutes à méditer + CD, Christophe André, 2014
Méditer, jour après jour : 25 leçons pour vivre en pleine conscience + CD, Christophe André, 2014
Mindfulness : apprivoiser le stress par la pleine conscience 2e éd., Edel Maex, 2012
Applications sur appareil mobile
Headspace
Calm
Petit bambou
Respirelax
Mind
Namatata
Sleepio
Shut-I
CBT-I Coach
Des balados pour la médication
https://www.passeportsante.net/fr/AudioVideoBalado/Balado.aspx
La thérapie cognitivo-comportementale de l’insomnie
Appelée communément la TCC, c’est le traitement le plus efficace pour traiter l’insomnie. Démontrée efficace dans de nombreuses études scientifiques robustes, elle peut être utilisée pour toutes les causes d’insomnie, qu’elle soit liée à un facteur psychologique ou physique. Il s’agit d’une thérapie brève avec un psychologue ou neuropsychologue, qui comporte une dizaine de séances d’environ une heure. Fait intéressant, il existe de plus en plus de plateformes en ligne qui offrent cette thérapie (voir les liens plus bas).
La thérapie se veut centrée sur le sommeil. Elle consiste premièrement à avoir une meilleure compréhension du sommeil. Elle vise également à corriger les fausses croyances et cible vos perceptions. Cette thérapie comporte aussi un travail cognitif sur le comportement (hygiène de sommeil, restriction de sommeil et relaxation) et la gestion des émotions.
Il y a souvent un événement qui mène à la première insomnie. Un stress, la ménopause, une surcharge de travail, un conflit, etc. Le psychologue peut vous aider à mieux gérer les stresseurs en cause. Mais souvent, même si le stresseur ou l’événement initial est contrôlé, il est parfois encore difficile de trouver le sommeil. La raison en est bien simple : les gens entrent dans le cercle vicieux de l’insomnie, et sont constamment dans l’anticipation, la crainte de savoir s’ils vont bien dormir ou non la nuit suivante. Il y a presque toujours une explication psychologique à l’insomnie. Là aussi le psychologue peut vous aider, et ce même si vous ne vous sentez pas anxieux ou déprimé.
Allez sur le site http://www.ordrepsy.qc.ca/ et dans la section « Trouver un professionnel », cherchez le problème « Troubles du sommeil ».
TCC en ligne
MindShift TCC
https://www.haleoclinic.com/fr
Informations générales sur la TCC
https://tccmontreal.com/grand-public-insomnie/Vidéo expliquant la TCC
https://www.youtube.com/watch?v=x7_uluMkp-UAutres ressources au sujet de la TCC
Manuel d’information – Qu’est-ce que la TCC? (Royal College of Psychiatrists)
Rector, Neil A.: La thérapie cognitivo-comportementale : Guide d’information, Centre de toxicomanie et de santé mentale, 2010.
Somers, J, Querée, M. (2007). Cognitive Behavioural Therapy (CBT) – Core Information Document. British Columbia, Ministry of Health.
Technique de Privation du sommeil
Si la TCC vous est difficilement accessible, il existe également la technique de privation du sommeil qui peut être tentée. Elle a pour but de vous aider à passer moins de temps au lit pour limiter la probabilité d’un sommeil interrompu ou de mauvaise qualité.
Cependant, cette technique requiert un accompagnement par un professionnel, un psychologue détenant une formation en privation/restriction du sommeil.
Voici un exemple de calcul permettant de chiffrer votre efficacité de sommeil:
Temps de sommeil (TS)/Temps passé au lit (TPL) x 100% = efficacité de sommeil (ES)
Il est important de souligner que cette technique est utilisée chez des patients bien sélectionnés et elle est contre-indiquée pour les personnes souffrant de certaines maladies comme l’épilepsie, le trouble bipolaire, la somnolence diurne excessive ou encore chez ceux occupant un métier à risque (conducteur de camion ou d’autobus, pilote d’avion, etc..)
Cas particulier: Pour les travailleurs de nuit ou avec des quarts de travail changeants ou atypiques, il existe des modules d’enseignement pour vous apprendre à mieux gérer votre sommeil au Centre d’études avancées en médecine du sommeil, spécialisé en chronobiologie.
Les médicaments:
Si l’insomnie persiste malgré les stratégies mentionnées précédemment, il est possible que votre médecin vous prescrive temporairement des médicaments, appelés hypnotiques. Il en existe une grande variété. Cependant, l’automédication peut être dangereuse pour votre santé et elle est fortement déconseillée afin d’éviter d’entrer dans un cercle vicieux. Afin de diminuer le risque de dépendance à ces médicaments, vous pourriez demander à votre médecin de vous prescrire un nombre limité de comprimés par mois (entre 4 et 10), ce qui vous évitera d’en abuser malgré vous.
Si vous avez déjà un de ces médicaments et désirez en connaître les risques, ou si vous désirez vous informer des effets secondaires avant de débuter une médication, consultez cette ressource:
La famille des benzodiazépine
Plus connu sous le nom de somnifères (ativan, serax, valium, restoril), ces médicaments sont parfois choisis par votre médecin pour une courte période dans une situation aiguë comme la perte d’un proche, une séparation ou une situation de vie difficile. Cependant, ils ne traitent pas la cause de l’insomnie. Leur utilisation doit être limitée dans le temps à cause des effets secondaires à long terme sur votre cerveau mais également parce que rapidement, leurs effets sont diminués et ils deviennent même parfois complètement inefficaces. Aussi, votre corps s’habitue à la substance et en devient dépendant. Il se crée alors un cercle vicieux dans lequel il sera plus difficile de vous sortir seul. Vous devrez être accompagné par un médecin pour le sevrage le cas échéant. Avec le temps, ces médicaments modifient l’architecture du sommeil et l’efficacité en terme de “sommeil réparateur”. Il a bien été prouvé scientifiquement qu’ils peuvent nuire à la mémoire ainsi qu’à d’autres fonctions mentales, ralentir la personne dans son fonctionnement, induire de la somnolence, des étourdissements, des maux de tête et peuvent précipiter une chute. Utilisées trop longtemps, il est connu que ces molécules engendrent de l’insomnie appelée de rebond, soit une aggravation de l’insomnie amenant la personne à augmenter la dose de médicament. Finalement, ces médicaments ne doivent pas être mélangés à la prise d’alcool car cette combinaison est dangereuse.
Les autres hypnotiques
On retrouve sur le marché d’autres médicaments comme le zopiclone ou le zolpidem qui sont dites “non benzodiazépine” mais agissent sur le cerveau sur les mêmes récepteurs. Ils causeraient possiblement un peu moins de dépendance que les benzodiazépines et respecteraient davantage la structure et la qualité du sommeil. Mais d’autres études remettent en cause ces bénéfices et semblent indiquer qu’ils ne seraient pas vraiment mieux que les autres au chapitre des effets indésirables.
Les antidépresseurs et les antipsychotiques
Il existe également des médicaments appartenant à la classe des antidépresseurs qui agissent sur d’autres neurotransmetteurs du cerveau. On retrouve notamment la trazodone
qui agit rapidement sur l’endormissement en plus de diminuer les symptômes dépressifs. Pour ce qui est des antipsychotiques, il n’est pas conseillé de les utiliser à long-terme et certains (comme la quetiapine par exemple) peuvent même augmenter le syndrome des jambes sans repos, un trouble du sommeil bien connu.
Prégabalin et Gabapentin
Ces médicaments sont des analgésiques agissant sur le système nerveux (prescrit dans les cas d’hernie discale irritant le nerf sciatique par exemple). Ils ont comme effet secondaire la somnolence et peuvent être utilisés en insomnie. Ils sont utiles dans le traitement du syndrome des jambes sans repos et ont également la propriété de réduire l’anxiété. Le gabapentin peut aussi aider au maintien du sevrage d’alcool. Tout comme les autres, ils ont leur lot d’effets indésirables (risque de chute, somnolence, étourdissements, aggravation d’un trouble cognitif, etc.) et ne peuvent pas être sevrés abruptement.
Autres produits
Il existe une multitude de médicaments vendus sans ordonnance comme le dormex ou donormyl qui contiennent une molécule de la famille des antihistaminiques. Ce sont les mêmes molécules que l’on utilise pour traiter les réactions allergiques comme le benadryl. En réalité, il s’agit d’un effet secondaire de la médication, soit la somnolence. Il n’y a pas de données scientifiques solides pour appuyer leur utilisation dans l’insomnie et un effet de tachyphylaxie, soit une tolérance aux effets du médicament qui devient de moins en moins efficace, survient assez rapidement. Ils ne sont pas conseillés.
Tous les médicaments cités plus haut doivent être utilisés avec prudence, surtout chez les personnes âgées ou avec trouble cognitif. Tel que souligné, ils peuvent aussi induire une certaine somnolence durant la journée. Cet effet peut varier d’une personne à l’autre et selon la dose. Il n’est pas conseillé de conduire un véhicule ou de faire une activité demandant toute sa vigilance environ 7h après la prise du médicament (vous pouvez vérifier avec le pharmacien pour des conseils selon le médicament choisi afin d’utiliser le traitement en toute sécurité).
De plus, si vous souffrez d’apnée du sommeil, sachez que ces médicaments peuvent augmenter les épisodes d’apnée et donc aggraver la condition, surtout si ce n’est pas traité avec un appareil (C-PAP).
Finalement, on retrouve des produits plus naturels comme la mélatonine. En fait, elle agit sur l’horloge interne de l’endormissement, c’est pourquoi son utilité la plus connue demeure pour l’insomnie liée au décalage horaire. Elle est aussi utilisée chez les enfants atteints de TDAH sous psychostimulant et chez les enfants autistes afin de régulariser leur horloge biologique. Il y a peu d’évidence sur ses effets dans la plupart des autres types d’insomnie. Cependant ce n’est pas un produit dangereux et certaines personnes en sont grandement satisfaites. La plupart des gens la tolère et certains effets indésirables qu’on lui attribue ne seraient pas plus fréquents qu’avec un placebo.
Comment la prendre? Ce n’est pas la dose qui est importante mais le moment de la prise. Idéalement, on recommande de commencer par une dose de 3mg (avec la possibilité d’augmenter jusqu’à 12 mg), prise 1 heure à 1 heure 30 minutes avant l’heure visée pour se coucher. Il demeure important de garder le même rythme de prise et donc l’heure prévue de début du sommeil la semaine comme la fin de semaine. Il y a aussi différentes formulations qui existent (longue-action pour les réveils fréquents, courte-action pour l’insomnie primaire, double action, ou micro-dose/chrono-biologique pour le décalage horaire), mais peu de données scientifiques existent pour choisir le type de formulation selon le type d’insomnie.
La mélatonine a l’avantage de ne pas induire de somnolence ni de dépendance. Il est possible de l’utiliser de façon ponctuelle ou prolongée (des semaines ou des mois) et l’arrêt ne nécessite aucun sevrage.
Méfiez-vous aussi de tous les appareils miracles vendus un peu partout sur le web pour aider votre sommeil (appareil avec lumière rouge, bandeau avec stimulation électromagnétique, etc.), car ces appareils n’ont, pour la grande majorité, aucune validité scientifique à l’heure actuelle.
Voici d’autres ressources et liens utiles
Livres
Vaincre les ennemis du sommeil, Charles Morin, Éditions de l’Homme, 2009
Réussir à surmonter l’insomnie et les problèmes de sommeil, Colin A. Espie, 2008 Dormir – Le sommeil raconté, Pierre Mayer, Éditions Pierre Tisseyre, 2012
Sites/ressources internet
Fondation québécoise en santé respiratoire (APQ)
Centre d’études sur le stress humain
Centre d’études avancées en médecine du sommeil
